SGLT2-remmer vermindert microvasculaire events en nierfalen in hoog-risico T2DM patiënten
EMPA-REG OUTCOME studie laat zien dat empagliflozine het risico op microvasculaire uitkomsten en progressie van nierziekte verlaagt in T2DM patiënten met hoog CV risico.
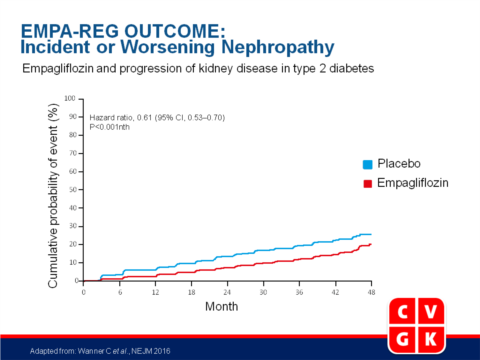
Empagliflozin and Progression of Kidney Disease in Type 2 DiabetesLiteratuur - Wanner C et al., NEJM 2016
Wanner C, Inzucchi SE, Lachin JM et al., for the EMPA-REG OUTCOME Investigators
NEJM June 14, 2016 DOI: 10.1056/NEJMoa1515920
Achtergrond
Ongeveer 35% van de patiënten met type 2 diabetes (T2DM) ontwikkelt nierziekte [1], hetgeen in verband staat met verhoogde sterfte [2]. Van surrogaatmarkers van niercomplicaties is aangetoond dat ze verminderd zijn in reactie op intensieve glucoseverlagende strategieën in T2DM patiënten, maar het bewijs voor verbetering van gevorderde niercomplicaties is beperkt [3-6].Empagliflozine, een selectieve natrium-glucose cotransporter 2 (SGLT2) remmer, vermindert renale reabsorptie van glucose, hierbij urinaire glucose-excretie verhogend. Dit vermindert hyperglycemie in patiënten met T2DM. Behandeling met empagliflozine is in verband gebracht met lagere glycated hemoglobineniveaus in T2DM, inclusief patiënten met stdium 2 of 3a chronische nierziekte [7-14]. In patiënten type 1 diabetes is van empagliflozine aangetoond dat het intraglomerulaire druk verlaagt en hyperfiltratie verbetert [15,15]. Terwijl deze effect zich mogelijk vertalen in verbeterde renale uitkomsten, is zorg geuit dat SGLT2-remmers geassocieerd kunnen zijn met nadelige nier-effecten of lange termijn.
De EMPA-REG OUTCOME studie [17] bepaalde CV uitkomsten, en vond een significant lager risico op een 3-punts MACE in diegenen die met empagliflozine behandeld waren, ten opzichte van placebo. Het verschil werd gedreven door een lagere frequentie van CV sterfte [17].
Dit artikel rapporteert over een vooraf gespecificeerde secundaire doelstelling van de studie, namelijk om de effecten van empagliflozine op microvasculaire uitkomsten en progressie van nierziekte in patiënten met T2DM met hoog CV risico. Geïncludeerde patiënten hadden eGFR van ten minste 30 ml/min/1.73m2 lichaamsoppervlakte volgens de MDRD formule. Dit rapport focust op renale microvasculaire uitkomsten, waaronder incidente of verslechterende nefropathie, gedefinieerd als progressie tot macroalbuminurie (urine-albumine-creatinine-ratio, >300 mg albumine per gram creatinine); een verdubbeling van serumcreatinine, gepaard gaande met eGFR <45 ml/min/1.73m2; het starten van nier-vervangende therapie, of sterfte door nierziekte.
Belangrijkste resultaten
- Het samengestelde microvasculaire eindpunt (inclusief retinale en renale uitkomsten) trad op in 577 van 4132 (14.0%) in de empagliflozinegroep en in 424 van 2068 patiënten (20.5%) in de placebogroep, wat een relatieve risicoreductie van 38% betekent (HR: 0.62, 95%CI: 0.54-0.70, P<0.001). Dit effect werd gedreven door de renale component.
- Incidente of verslechterende nefropathie trad op in 525 van 4124 patiënten (12.7%) in de empagliflozinegroep en in 388 van 2061 patiënten (18.8%) in de placebogroep, hetgeen een significante relatieve risicoreductie van 39% betekent (HR: 0.61, 95%CI: 0.53-0.70, P<0.001).
- Progressie tot macroalbuminuria kwam voor in 459 van 4091 patiënten op empagliflozine en in 330 van 2033 (16.2%) op placebo, wat een relatieve risicoreductie betekent van 38% (HR: 0.62, 95%CI: 0.54-0.72, P<0.001).
- Verdubbeling van serum creatinine niveau kwam minder vaak voor met empagliflozine dan in de placebogroep (1.5% vs. 2.6%, HR: 0.56, 95%CI: 0.39-0.79, 0.001), evenals starten van nier-vervangende therapie (0.3% vs. 0.6%, HR: 0.45, 95%CI: 0.21-0.97, P=0.04).
- Een post hoc sensitiviteitsanalyse en een subgroupanalyse in patiënten met prevalente nierziekte bij baseline bevestigde de resultaten voor het samengestelde nier-eindpunt.
- Vergelijkbare patronen van nierfunctie (eGFR) in de tijd werden gezien in patiënten met eGFR >60 ml/min/1.73m2 en in patiënten met eGFR <59 ml/min/1.73m2 bij baseline.
- De empagliflozinegroep liet een korte termijn daling van eGFR zien vanaf baseline tot week 4, welke werd omgekeerd na stoppen met de studiemedicatie. Tijdens het follow-up bezoek was het gecorrigeerde gemiddelde verschil met placebo in de verandering in eGFR vanaf baseline 4.7 ml/min/1.73m2 (95%CI: 4.0-5.5, P<0.001 voor vergelijkingen van beide doseringen met placebo).
- Bijwerkingen, ernstige bijwerkingen of bijwerkingen die leidden tot het stoppen met de studiemedicatie kwamen even vaak voor in beide behandelarmen, en in de eGFR groepen. Genitale infecties werden vaker gerapporteerd door patiënten in de empagliflozinegroep dan in de placebogroep.
Download Wanner NEJM 2016_EMPA-REG OUTCOME renal_CVGK.pptx
Conclusie
Patiënten met T2DM met een hoog risico op CV events die werden behandeld met empagliflozine in aanvulling op standaardzorg, hadden een significant lager risico op microvasculaire outcome events dan patiënten die placebo kregen. Het verschil kon worden toegeschreven aan een lager risico op progressie van nierziekte (incidente of verslechterende nefropathie). Patiënten die empagliflozine ontvingen maakten ook minder vaak progressie door tot macroalbuminurie of klinisch relevante uitkomsten.Vind dit artikel online op NEJM
Referenties
1. de Boer IH, Rue TC, Hall YN, Heagerty PJ, Weiss NS, Himmelfarb J. Temporal trends in the prevalence of diabetic kidney disease in the United States. JAMA 2011; 305: 2532-9.
2. Afkarian M, Sachs MC, Kestenbaum B, et al. Kidney disease and increased mortality risk in type 2 diabetes. J Am Soc Nephrol 2013; 24: 302-8.
3. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998; 352: 837-53.
4. Coca SG, Ismail-Beigi F, Haq N, Krumholz HM, Parikh CR. Role of intensive glucose control in development of renal end points in type 2 diabetes mellitus: systematic review and meta-analysis intensive glucose control in type 2 diabetes. Arch Intern Med 2012; 172: 761-9.
5. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358: 2560-72.
6. Perkovic V, Heerspink HL, Chalmers J, et al. Intensive glucose control improves kidney outcomes in patients with type 2 diabetes. Kidney Int 2013; 83: 517-23.
7. Zoungas S, Chalmers J, Neal B, et al. Follow-up of blood-pressure lowering and glucose control in type 2 diabetes. N Engl J Med 2014; 371: 1392-406.
8. Häring HU, Merker L, Seewaldt-Becker E, et al. Empagliflozin as add-on to metformin plus sulfonylurea in patients with type 2 diabetes: a 24-week, randomized, double-blind, placebo-controlled trial. Diabetes Care 2013; 36: 3396-404.
9. Häring HU, Merker L, Seewaldt-Becker E, et al. Empagliflozin as add-on to metformin in patients with type 2 diabetes: a 24-week, randomized, double-blind, placebo-controlled trial. Diabetes Care 2014; 37: 1650-9.
10. Kovacs CS, Seshiah V, Swallow R, et al. Empagliflozin improves glycaemic and weight control as add-on therapy to pioglitazone or pioglitazone plus metformin in patients with type 2 diabetes: a 24-week, randomized, placebo-controlled trial. Diabetes Obes Metab 2014; 16: 147-58.
11. Roden M, Weng J, Eilbracht J, et al. Empagliflozin monotherapy with sitagliptin as an active comparator in patients with type 2 diabetes: a randomised, doubleblind, placebo-controlled, phase 3 trial. Lancet Diabetes Endocrinol 2013; 1: 208-19.
12. Rosenstock J, Jelaska A, Frappin G, et al. Improved glucose control with weight loss, lower insulin doses, and no increased hypoglycemia with empagliflozin added to titrated multiple daily injections of insulin in obese inadequately controlled type 2 diabetes. Diabetes Care 2014; 37: 1815-23.
13. Rosenstock J, Jelaska A, Zeller C, Kim G, Broedl UC, Woerle HJ. Impact of empagliflozin added on to basal insulin in type 2 diabetes inadequately controlled on basal insulin: a 78-week randomized, double-blind, placebo-controlled trial. Diabetes Obes Metab 2015; 17: 936-48.
14. Tikkanen I, Narko K, Zeller C, et al. Empagliflozin reduces blood pressure in patients with type 2 diabetes and hypertension. Diabetes Care 2015; 38: 420-8.
15. Barnett AH, Mithal A, Manassie J, et al. Efficacy and safety of empagliflozin added to existing antidiabetes treatment in patients with type 2 diabetes and chronic kidney disease: a randomised, double-blind, placebo-controlled trial. Lancet Diabetes Endocrinol 2014; 2: 369-84.
16. Skrtić M, Yang GK, Perkins BA, et al. Characterisation of glomerular haemodynamic responses to SGLT2 inhibition in patients with type 1 diabetes and renal hyperfiltration. Diabetologia 2014; 57: 2599-602.
17. Cherney DZ, Perkins BA, Soleymanlou N, et al. Renal hemodynamic effect of sodium-glucose cotransporter 2 inhibition in patients with type 1 diabetes mellitus. Circulation 2014; 129: 587-97.
18. Zinman B, Wanner C, Lachin JM, et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015; 373: 2117-28.
