Niet-nuchtere en nuchtere lipidenwaarden geassocieerd met vergelijkbaar risico op incidente CV events
Een analyse van de ASCOT-LLA trial toonde vergelijkbare associaties aan van niet-nuchtere en nuchtere lipidenwaarden met CV events bij dezelfde individuen, met sterke overeenkomst voor ASCVD risicocategorieën op basis van niet-nuchtere en nuchtere lipidenwaarden.
Association of Nonfasting vs Fasting Lipid Levels With Risk of Major Coronary Events in the Anglo-Scandinavian Cardiac Outcomes Trial–Lipid Lowering ArmLiteratuur - Mora S, Chang CL, Moorthy MV et al. - JAMA Intern Med 2019: doi:10.1001/jamainternmed.2019.0392
Introductie en methoden
Niet-nuchtere lipiden zijn onlangs aanbevolen voor routinematige CV risicobeoordeling [1-8]. Deze aanbevelingen zijn gebaseerd op verschillende publicaties van goed-uitgevoerde prospectieve populatiestudies die vergelijkbare associaties met CV risico voor niet-nuchtere en nuchtere lipidenwaarden aantoonden [9-13]. In eerdere studies [1,9-14] werden niet-nuchtere en nuchtere lipidenwaarden niet in dezelfde individuen gemeten, of een prospectieve follow-up voor vergelijking met risico op klinische events ontbrak wanneer niet-nuchtere en nuchtere lipidenwaarden wel in dezelfde individuen werden gemeten. Individuele variabiliteit in nuchtere of niet-nuchtere lipidenwaarden is mogelijk niet gereflecteerd in populatie-gebaseerde studies. Vanwege deze beperking wordt het testen van niet-nuchtere lipidenwaarden niet wijdverspreid toegepast [15,16]. Bovendien is het onbekend of het testen van niet-nuchtere lipidenwaarden voor CV risicobeoordeling, wat voor statinetherapie en als onderdeel van management voor hoge bloeddruk wordt aanbevolen, tot misclassificatie van risico leidt.
Deze studie (1 feb 1998 – 31 dec 2002) onderzocht daarom prospectief de associatie van individuele nuchtere en niet-nuchtere lipidenwaarden met prospectief vastgestelde ASCVD uitkomsten in 8270 individuen van de grootschalige gerandomiseerde, dubbelblinde placebo-gecontroleerde klinische Anglo-Scandinavian Cardiac Outcomes Trial–Lipid Lowering Arm (ASCOT-LLA) trial (n=10305), die risicoreductie van incidente coronaire events onderzocht met atorvastatine calcium vs. placebo in patiënten met hoog risico op ASCVD. Geschikte deelnemers waren 40-79 jaar, hadden hypertensie en totale cholesterol (TC)-waarden ≤250 mg/dL, namen geen statines of fibraten, en hadden ≥3 additionele risicofactoren voor ASCVD. Als onderdeel van het trialprotocol werden nuchtere en niet-nuchtere lipidenwaarden gemeten in hetzelfde individu voor randomisatie, zonder interventie of advies tussen de twee bezoeken. Niet-nuchtere bloedmonsters werden ongeveer vier weken voor randomisatie afgenomen en nuchtere bloedmonsters gedurende het randomisatiebezoek. Deze studie onderzocht ook mogelijke misclassificatie van risico met niet-nuchtere in plaats van nuchtere lipidenwaarden bij individuen die in aanmerking kwamen voor statinebehandeling op basis van VS of Europese richtlijnen. Nuchter was gedefinieerd als geen eten of drinken, behalve water, gedurende ≥8 uur voor verzameling van bloedmonsters. Bloedmonsters werden geanalyseerd voor TC, HDL-c en triglyceriden. Het eindpunt was majeure coronaire events, gedefinieerd als niet-fataal myocardinfarct (MI) of fatale coronaire hartziekte. Mediane follow-up was 3.3 (IQR: 2.8-3.6) jaar.
Belangrijkste resultaten
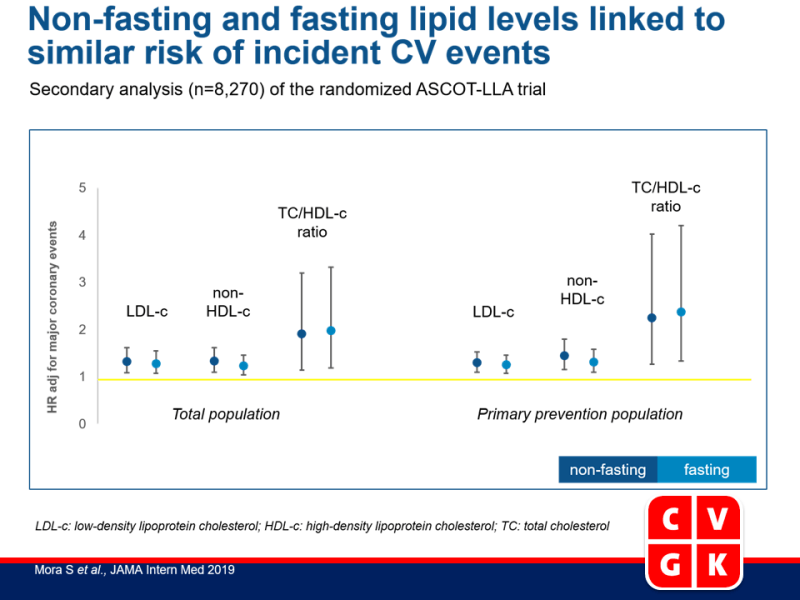
Testen van niet-nuchtere vs. nuchtere lipidenwaarden en risico op majeure coronaire events
- In de totale populatie waren niet-nuchtere en nuchtere LDL-c (niet-nuchtere HR adj: 1.32, 95%CI: 1.08-1.61, P=0.007 en nuchtere HR adj: 1.28, 95%CI: 1.07-1.55, P=0.01), non-HDL-c (niet-nuchtere HR adj: 1.33, 95%CI: 1.09-1.61, P=0.004 en nuchtere HR adj: 1.23, 95%CI: 1.04-1.46, P=0.02) en de ratio van TC tot HDL-c (niet-nuchtere HR adj: 1.91, 95%CI: 1.14-3.20, P=0.01 en nuchtere HR adj: 1.98, 95%CI: 1.18-3.32, P=0.009) positief geassocieerd met risico op majeure coronaire events.
- Niet-nuchtere (HR adj: 0.69, 95%CI: 0.40-1.18, P=0.17) en nuchtere (HR adj: 0.59, 95%CI: 0.34-1.01, P=0.06) HDL-c waarden waren niet-significant omgekeerd geassocieerd met risico op majeure coronaire events.
- Er werden geen significante interacties gezien met nuchtere of niet-nuchtere status voor alle lipidenwaarden, niet in de totale populatie noch in de primaire preventiegroep.
Testen van niet-nuchtere vs. nuchtere lipidenwaarden en CV risicoclassificatie
- Classificatie van deelnemers in categorieën voor ASCVD risico op basis van niet-nuchtere lipidenwaarden was vergelijkbaar met classificatie op basis van nuchtere lipidenwaarden, ongeacht of de risicoschatting op de 2013 ACC/AHA gepoolde cohort risicovergelijkingen (94.8% overeenkomst) of op het QRISK2-algoritme (98.6% overeenkomst) was gebaseerd.
- Resultaten van individuen met nuchtere of niet-nuchtere LDL-c waarden 70-189 mg/dL, wat de ACC/AHA range is om in aanmerking te komen voor statines, kwamen ook sterk overeen.
- Het aandeel herclassificatie van hoog-risico tot lagere-risicocategorieën verschilde niet tussen nuchtere vs. niet-nuchtere lipiden voor de ACC/AHA richtlijnen (1.41% vs. 1.40%) of het QRISK2-algoritme (0.42% vs. 0.45%).
Conclusie
Een secundaire analyse van de ASCOT-LLA studie toonde vergelijkbare associaties aan van niet-nuchtere en nuchtere lipidenwaarden met incidente majeure coronaire events in dezelfde individuen, met sterke overeenkomst voor CV risicocategorisatie op basis van niet-nuchtere en nuchtere lipidenwaarden. Deze observaties komen overeen met eerdere populatie-gebaseerde data van nuchtere en niet-nuchtere lipidenwaarden, wat niet-nuchtere lipidenmetingen voor routinematige CV beoordeling en behandelbeslissingen ondersteunt, waaronder initiatie van statinebehandeling.
Referenties
1. Nordestgaard BG, Langsted A, Mora S, et al; European Atherosclerosis Society (EAS) and the European Federation of Clinical Chemistry and Laboratory Medicine (EFLM) Joint Consensus Initiative. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points: a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. Eur Heart J. 2016;37(25):1944-1958. doi:10.1093/ eurheartj/ehw152
2. Nordestgaard BG, Langsted A, Mora S, et al; European Atherosclerosis Society (EAS) and the European Federation of Clinical Chemistry and Laboratory Medicine (EFLM) Joint Consensus Initiative. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cutpoints: a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. Clin Chem. 2016;62(7):930-946. doi:10.1373/clinchem. 2016.258897
3. Langlois MR, Chapman MJ, Cobbaert C, et al; European Atherosclerosis Society (EAS) and the European Federation of Clinical Chemistry and Laboratory Medicine (EFLM) Joint Consensus Initiative. Quantifying atherogenic lipoproteins: current and future challenges in the era of personalized medicine and very low concentrations of LDL cholesterol: a Consensus Statement from EAS and EFLM. Clin Chem. 2018;64(7):1006-1033. doi:10.1373/clinchem.2018.287037
4. Leung AA, Nerenberg K, Daskalopoulou SS, et al; CHEP Guidelines Task Force. Hypertension Canada’s 2016 Canadian Hypertension Education Program guidelines for blood pressure measurement, diagnosis, assessment of risk, prevention, and treatment of hypertension. Can J Cardiol. 2016;32(5):569-588. doi:10.1016/ j.cjca.2016.02.066
5. Anderson TJ, Grégoire J, Pearson GJ, et al. 2016 Canadian Cardiovascular Society guidelines for the management of dyslipidemia for the prevention of cardiovascular disease in the adult. Can J Cardiol. 2016;32(11):1263-1282. doi:10.1016/j.cjca.2016.07.510
6. Nordestgaard BG. A test in context: lipid profile, fasting versus nonfasting. J AmColl Cardiol. 2017;70(13):1637-1646. doi:10.1016/j.jacc. 2017.08.006
7. Farukhi Z, Mora S. The future of low-density lipoprotein cholesterol in an era of nonfasting lipid testing and potent low-density lipoprotein lowering. Circulation. 2018;137(1):20-23. doi:10. 1161/CIRCULATIONAHA.117.031857
8. Gundy SM, Stone NJ, Bailey AL, et al. AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/ APhA/ASPC/NLA/PCNA Guideline on the management of blood cholesterol: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J AmColl Cardiol. Published online November 3, 2018. doi:10.1016/j.jacc.2018.11.003
9. Di Angelantonio E, Sarwar N, Perry P, et al; Emerging Risk Factors Collaboration. Major lipids, apolipoproteins, and risk of vascular disease. JAMA. 2009;302(18):1993-2000. doi:10.1001/jama.2009. 1619
10. Mora S, Rifai N, Buring JE, Ridker PM. Fasting compared with nonfasting lipids and apolipoproteins for predicting incident cardiovascular events. Circulation. 2008;118(10): 993-1001. doi:10.1161/CIRCULATIONAHA.108.777334
11. Langsted A, Freiberg JJ, Nordestgaard BG. Fasting and nonfasting lipid levels: influence of normal food intake on lipids, lipoproteins, apolipoproteins, and cardiovascular risk prediction. Circulation. 2008;118(20):2047-2056. doi:10.1161/ CIRCULATIONAHA.108.804146
12. Sarwar N, Danesh J, Eiriksdottir G, et al. Triglycerides and the risk of coronary heart disease: 10,158 incident cases among 262,525 participants in 29 Western prospective studies. Circulation. 2007; 115(4):450-458. doi:10.1161/CIRCULATIONAHA.106. 637793
13. Doran B, Guo Y, Xu J, et al. Prognostic value of fasting versus nonfasting low-density lipoprotein cholesterol levels on long-term mortality: insight from the National Health and Nutrition Examination Survey III (NHANES-III). Circulation. 2014;130(7): 546-553. doi:10.1161/CIRCULATIONAHA.114.010001
14. Mora S. Nonfasting for routine lipid testing: from evidence to action. JAMA Intern Med. 2016;176(7): 1005-1006. doi:10.1001/jamainternmed.2016.1979
15. Driver SL, Martin SS, Gluckman TJ, Clary JM, Blumenthal RS, Stone NJ. Fasting or nonfasting lipid measurements: it depends on the question. J Am Coll Cardiol. 2016;67(10):1227-1234. doi:10.1016/ j.jacc.2015.12.047
16. Rifai N, Young IS, Nordestgaard BG, et al. Nonfasting sample for the determination of routine lipid profile: is it an idea whose time has come? Clin Chem. 2016;62(3):428-435. doi:10.1373/clinchem. 2015.247866
