Hoog residueel inflammatoir risico geassocieerd met nadelige klinische uitkomsten in patiënten die PCI ondergaan met laag LDL-c
Een single-centrum prospectief PCI-register toonde een onafhankelijke associatie aan van hoog residueel inflammatoir risico en nadelige klinische uitkomsten in patiënten die PCI ondergaan met LDL-c ≤70 mg/dL bij baseline.
Residual Inflammatory Risk in Patients With Low LDL Cholesterol Levels Undergoing Percutaneous Coronary InterventionLiteratuur - Guedeney P, Claessen BE, Kalkman DN et al. - JACC 2019;73(19):2401-9
Introductie en methoden
Patiënten met coronair vaatlijden die percutane coronaire interventie (PCI) ondergaan hebben een hoog ischemisch risico. Eén van de strategieën om nadelige events te verlagen is statinetherapie om low-density lipoproteïne cholesterol (LDL-c)-waarden <70 mg/dL te behalen [1-3]. Deze patiënten kunnen echter ook een hoger residueel inflammatoir risico (RIR) hebben pre- en post-PCI, wat geassocieerd is met een slechte prognose [4,5]. Data over het verlagen van RIR die verkregen zijn in de CANTOS trial bieden nieuwe perspectieven op het gebied van secundaire preventie [6,7]. De definitie van RIR kan C-reactief proteïne (CRP) >2 mg/dL zijn, terwijl residueel cholesterolrisico voornamelijk gedefinieerd wordt als LDL-c ≥70 mg/dL [1,2,8].
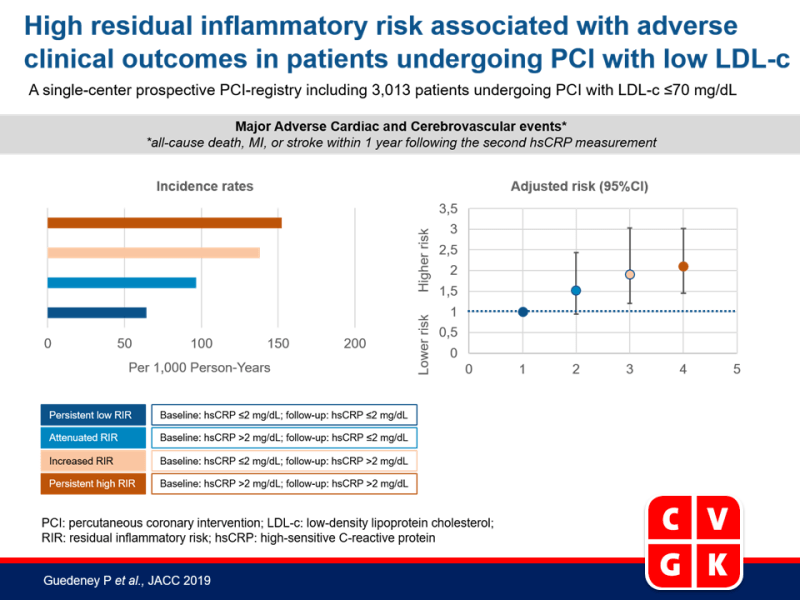
Deze retrospectieve analyse karakteriseerde de prevalentie van aanhoudend hoog RIR in patiënten die PCI ondergaan in een grote tertiaire zorginstelling met gereguleerd cholesterolrisico en evalueerde de link met klinische uitkomsten, met behulp van data van het prospectieve PCI-register van een groot centrum (The Mount Sinai Hospital, New York, New York). Inclusie was gebaseerd op PCI tussen 1 jan 2009 en 31 dec 2016, baseline LDL-c ≤70 mg/dL en ≥2 achtereenvolgende hoog-sensitief CRP (hsCRP) metingen met ≥4 weken er tussen in. Hoge inflammatoire status was gedefinieerd als hsCRP >2 mg/dL. Geschikte patiënten (n=3,013) werden ingedeeld in groepen op basis van RIR: aanhoudend hoog RIR (hoge inflammatoire status bij baseline en follow-up), afgenomen RIR (eerst hoog en daarna laag hsCRP), toegenomen RIR (eerst laag en daarna hoog hsCRP) en aanhoudend laag (hsCRP ≤2 mg/dL bij baseline en follow-up). Het primaire eindpunt was een samenstelling van majeure nadelige cardiale en cerebrovasculaire events (MACCE) (sterfte door alle oorzaken, MI of stroke binnen 1 jaar na de tweede hsCRP-meting).
Belangrijkste resultaten
- Mediane tijd tussen hsCRP-metingen was 16 weken (IQR: 6-66 weken) voor diegenen met aanhoudend hoog RIR, 19 weken (6-79 weken) voor diegenen met aanhoudend laag RIR, en 16.5 weken (6-68 weken) en 35 weken (7-118 weken) voor diegenen met respectievelijk af- en toegenomen RIR (P<0.001 voor de totale vergelijking).
- In het totale cohort had 34.1% van de patiënten aanhoudend hoog RIR, 13.7% afgenomen RIR, 11.5% toegenomen RIR en 40.7% aanhoudend laag RIR.
1-Jaars uitkomsten volgens het residueel inflammatoir risico
- De hoogste incidentie van MACCE werd gezien in individuen met toegenomen (138.0 per 1000 PY) of aanhoudend hoog RIR (152.4 per 1000 PY), in vergelijking met 64.4 per 1000 PY en 96.6 per 1000 PY in diegenen met respectievelijk aanhoudend laag en afgenomen RIR.
- Er was een stapsgewijze toename in incidentie van MACCE (variërend van 64.4 tot 152.4 per 1000 PY), sterfte door alle oorzaken (van 35.9 tot 67.3 per 1000 PY), MI (van 75.5 tot 102.4 per 1000 PY), en de samengestelde uitkomst van sterfte door alle oorzaken, MI, stroke of target vat vascularisatie (van 207.7 tot 262.6 per 1000 PY) oplopend van diegenen met aanhoudend laag tot afgenomen, toegenomen en aanhoudend hoog RIR.
- In een multivariabele analyse bleven resultaten kwalitatief vergelijkbaar, met een significant hoger risico op MACCE in diegenen met toegenomen RIR (HR adj: 1.91, 95%CI: 1.21-3.03) en een aanhoudend hoog RIR (HR adj: 2.10, 95%CI: 1.45-3.02), in vergelijking met diegenen met aanhoudend laag RIR.
Conclusie
Dit single-centrum prospectief PCI-register toonde hoog RIR aan in één-derde van patiënten die PCI ondergaan met laag LDL-c (≤70 mg/dL) bij baseline, wat onafhankelijk geassocieerd was met nadelige klinische uitkomsten, en wijst op de behoefte aan meer onderzoek naar interventies die inflammatie beïnvloeden in deze patiënten.
Redactioneel commentaar
In zijn redactioneel commentaar bediscussieert Everett [9] de resultaten die verkregen zijn door Guedeney et al. die twee belangrijke bevinden van eerdere studies bevestigen en uitbreiden: 1) RIR werd gezien in één-derde van alle post-MI patiënten, zelfs als zij statinetherapie of andere agressieve LDL-c verlagende behandelingen kregen, en 2) er was een associatie van RIR met hoger risico op MI, stroke en sterfte door alle oorzaken. Deze observaties suggereren een belangrijk probleem in patiënten met vastgesteld coronair vaatlijden.
Everett legt uit dat het risico op MI, stroke of CV sterfte verlaagd kan worden met IL-1β inhibitie in patiënten met hoog RIR, zoals werd aangetoond in de CANTOS trial. Echter, “Canakinumab is momenteel niet beschikbaar voor deze indicatie in de Verenigde Staten”. In CANTOS werd het effect van IL-1β inhibitie op klinische uitkomsten voornamelijk gezien in deelnemers met verlaagde inflammatie, en het grootste voordeel werd gevonden in diegenen die hsCRP <2 mg/dL behaalden. Onderzoekers ontwikkelen nieuwe behandelingen gericht op het NLRP3-inflammasoom en de downstream signaleringscascade, waaronder IL-1β en IL-6. Everett concludeert: “Toekomstig onderzoek moet zich richten op het identificeren van veilige, effectieve en betaalbare behandelingen voor deze belangrijke weg van aanhoudend cardiovasculair risico”.
Referenties
1. Grundy SM, Stone NJ, Bailey AL, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/ APhA/ASPC/NLA/PCNA guideline on the management of blood cholesterol: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol 2018 Nov 8 [E-pub ahead of print].
2. Catapano AL, Graham I, De Backer G, et al. 2016 ESC/EAS guidelines for the management of dyslipidaemias. Eur Heart J 2016;37:2999–3058.
3. Boekholdt SM, Hovingh GK, Mora S, et al. Very low levels of atherogenic lipoproteins and the risk for cardiovascular events: a meta-analysis of statin trials. J Am Coll Cardiol 2014;64:485–94.
4. Buffon A, Liuzzo G, Biasucci LM, et al. Preprocedural serum levels of C-reactive protein predict early complications and late restenosis after coronary angioplasty. J Am Coll Cardiol 1999;34:1512–21.
5. Morrow DA, Rifai N, Antman EM, et al. C-reactive protein is a potent predictor of mortality independently of and in combination with troponin T in acute coronary syndromes: a TIMI 11A substudy. Thrombolysis in Myocardial Infarction. J Am Coll Cardiol 1998;31:1460–5.
6. Ridker PM, Everett BM, Thuren T, et al. Antiinflammatory therapy with canakinumab for atherosclerotic disease. N Engl J Med 2017;377: 1119–31.
7. Ibañez B, Fuster V. CANTOS: a gigantic proof of- concept trial. Circ Res 2017;121:1320–2.
8. Ridker PM. Residual inflammatory risk: addressing the obverse side of the atherosclerosis prevention coin. Eur Heart J 2016;37:1720–2.
9. Everett BM. Residual Inflammatory Risk- A Common and Important Risk Factor for Recurrent Cardiovascular Events. JACC 2019;73(19):2410-2
