Verschillen in richtlijnen over statinebehandeling beïnvloeden preventie ASCVD events
Of iemand in aanmerking komt voor statinebehandeling verschilt aanzienlijk in de vijf grootste richtlijnen, en dit heeft invloed op de mogelijk te voorkomen ASCVD events.
Comparison of Five Major Guidelines for Statin Use in Primary Prevention in a Contemporary General PopulationLiteratuur - Mortensen MB and Nordestgaard BG. - Ann Intern Med 2018;168(2):85-92
Achtergrond
Statinebehandeling is erg belangrijk voor de preventie van atherosclerotische cardiovasculaire ziekte (ASCVD), en momenteel zijn er vijf belangrijke gepubliceerde richtlijnen met aanbevelingen over hoe statines ingezet moeten worden:
- de ACC/AHA richtlijnen: American College of Cardiology/American Heart Association [1]
- de NICE richtlijnen: UK National Institute for Health and Care Excellence [2]
- de CCS richtlijnen: Canadian Cardiovascular Society [3]
- de USPSTF richtlijnen: U.S. Preventive Services Task Force [4]
- de ESC/EAS richtlijnen: European Society of Cardiology/European Atherosclerosis Society [5]
Hoewel alle richtlijnen gebaseerd zijn op hetzelfde bewijs, verschillen ze aanzienlijk in hun aanbevelingen. De impact van deze verschillen in de klinische praktijk is niet bekend. Deze studie evalueerde de klinische prestatie van de vijf belangrijkste statinetherapierichtlijnen in 45750 deelnemers van de Copenhagen General Population Study (CGPS), een lopende prospectieve cohortstudie in de Deense algemene bevolking [6].
In aanmerking komende deelnemers waren 40-75 jaar oud, vrij van ASCVD, zonder statinebehandeling bij baseline, en hadden een follow-up van minimaal 5 jaar. Het potentiële effect van elke richtlijn op ASCVD preventie in de algemene bevolking in 10 jaar follow-up werd geschat bij gebruik van hoge-intensiteit statines (uitgaande van 50% LDL-c daling) of met matige-intensiteit statines (uitgaande van 30% LDL-c daling), waarbij werd gerekend met 25% daling van ASCVD events per 1 mmol/L (38.7 mg/dL) LDL-c daling. ASCVD events werden gedefinieerd als niet-fataal MI, fataal CHD en beroerte.
Belangrijkste resultaten
- Volgens CCS kwam 44% van de deelnemers in aanmerking voor statines, 42% volgens ACC/AHA, 40% volgens NICE, 31% volgens USPSTF, en 15% volgens ESC/EAS richtlijnen.
- Er was een relatieve 59%-76% overeenkomst in geschiktheid voor statine tussen de CCS, ACC/AHA, NICE en USPSTF richtlijnen, maar slechts 25%-31% overeenkomst tussen ESC/EAS en andere richtlijnen.
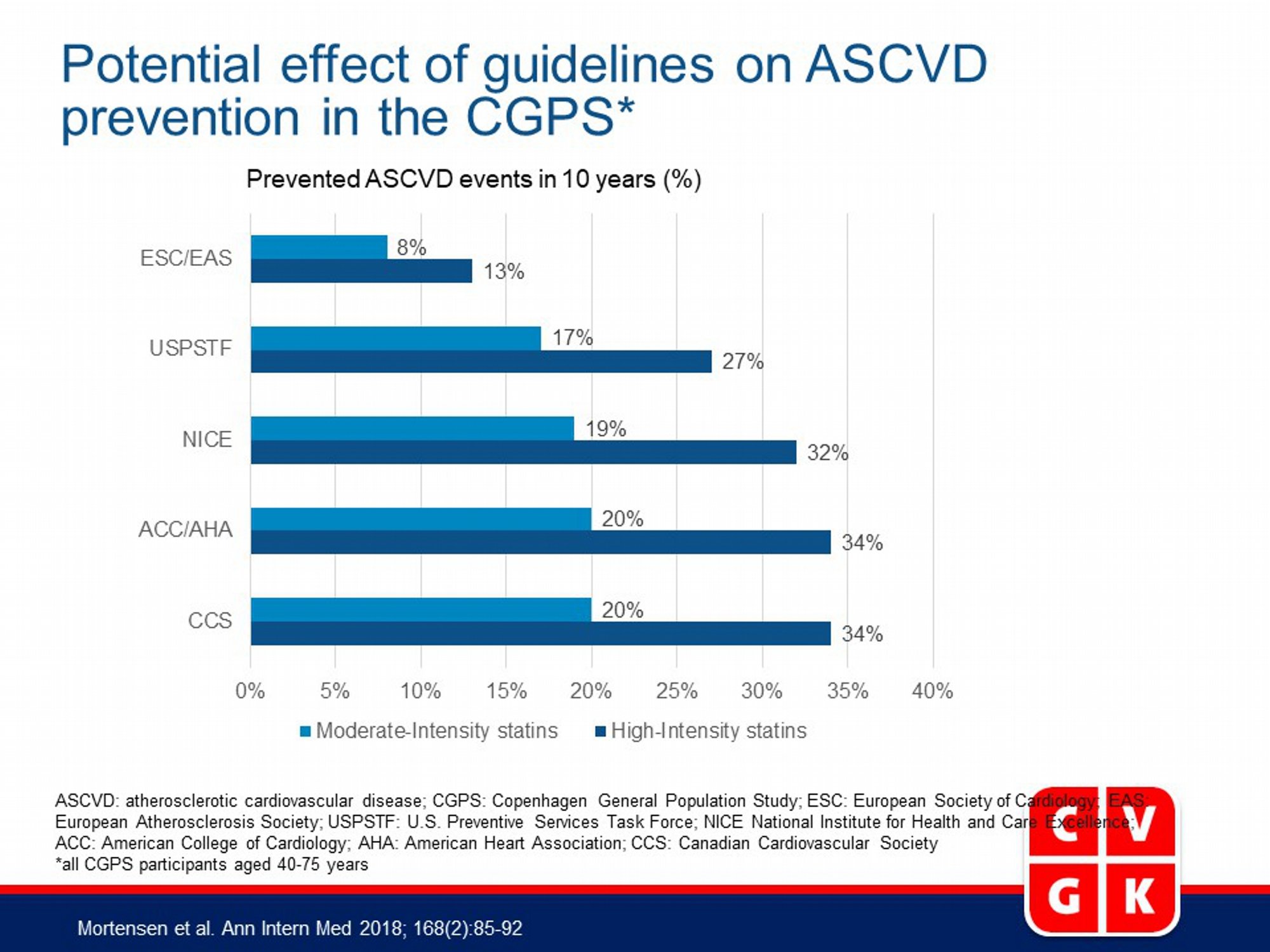
- De potentiele eventreductie van elke richtlijn in 10 jaar was 34% voor CCS, 34% voor ACC/AHA, 32% voor NICE,27% voor USPSTF, en 13% voor ESC/EAS bij hoge-intensiteit statines, en respectievelijk 20%, 20%, 19%, 17%, en 8%, voor matige-intensiteit statines.
- Over het algemeen gold dat hoe meer personen in aanmerking kwamen voor statinetherapie in primaire preventie op basis van richtlijnen, hoe meer ASCVD events voorkomen hadden kunnen worden.
- In een sensitiviteitsanalyse die ook klasse IIa aanbevelingen (ACC/AHA en ESC/EAS), en grade C aanbevelingen (USPSTF guidelines) includeerde, kwamen meer mensen voor statinetherapie in aanmerking, tot 53% (11% toename) op basis van de ACC/AHA richtlijn, tot 38% (7% toename) met de USPSTF richtljin, en 18% (3% extra) in geval van de ESC/EAS richtlijn. Dit correspondeerde met hogere mogelijke ASCVD event reductie: 38% (+4% ) met ACC/AHA, 31% (+4%) met USPSTF, en 15% (+2%) met de ESC/EAS guideline.
Conclusie
Of personen in aanmerking komen voor statinetherapie verschilt aanzienlijk tussen de vijf belangrijkste richtlijnen, en dit heeft effect op de mogelijke preventie van ASCVD events, wat een functie is van het aantal mensen dat in aanmerking komt voor statines. Er vanuit gaande dat statinebehandeling te verwaarlozen schade aanbrengt en goedkoop is, bevelen de auteurs aan om de ACC/AHA of de CCS richtlijnen toe te passen, in plaats van de ESC/EAS of USPSTF richtlijnen, om meer ASCVD events te voorkomen.
Redactioneel commentaar
In zijn redactioneel commentaar [7] benoemt Mancini de complexiteit van het ontwikkelen van medische richtlijnen. Hij merkt op dat verschillen in aanbevelingen ‘de prioriteiten, voorkeuren, lokale behoeften, en praktische realiteiten van bedoelde gebruikers weerspiegelen.’ Hij benoemt beperkingen van de Mortensen et al studie, waaronder het gebruik van ASCVD eindpunten die afwijken van die gebruikt in de richtlijnen, het alleen modelleren van relatieve LDL-c dalingen, en het gebrek aan onderzoek naar mogelijke schade en kosten van de therapie. Hij besluit: “Dus, hoewel iedere organisatie door moet gaan met het evalueren van de wetenschap op een manier die relevant is voor de eigen prioriteiten en de realiteit (inclusief economische aspecten) van de setting waarin hun artsen praktijk voeren, benadrukken Mortensen en Nordestgaard hoe van benaderingen die breder statinegebruik voor primaire preventie stimuleren en nadruk leggen op grotere LDL-c dalingen, verwacht kan worden dat ze een grotere daling van ASCVD events bereiken. Ze motiveren ons om de onderzoeken of de risicoalgoritmes vervangen moeten worden door meer geavanceerde risicocalculatoren of door de simpelere benaderingen van gerandomiseerde studies.”
Referenties
1. Stone NJ, Robinson JG, Lichtenstein AH, et al; American College of Cardiology/American Heart
Association Task Force on Practice Guidelines. 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2014;63:2889-934.
2. National Institute for Health and Care Excellence. Lipid Modification: Cardiovascular Risk Assessment and the Modification of Blood Lipids for the Primary and Secondary Prevention of Cardiovascular Disease. Clinical Guideline CG181. London: National Clinical Guideline Centre; July 2014.
3. Anderson TJ, Gre´goire J, Pearson GJ, et al. 2016 Canadian Cardiovascular Society guidelines for the management of dyslipidemia for the prevention of cardiovascular disease in the adult. Can J Cardiol. 2016;32:1263-82.
4. Bibbins-Domingo K, Grossman DC, Curry SJ, et al; US Preventive Services Task Force. Statin use for the primary prevention of cardiovascular disease in adults: US Preventive Services Task Force recommendation statement. JAMA. 2016;316:1997-2007.
5. Piepoli MF, Hoes AW, Agewall S, et al; Authors/Task Force Members. 2016 European guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts) developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J. 2016;37:2315-81.
6. Mortensen MB, Nordestgaard BG, Afzal S, et al. ACC/AHA guidelines superior to ESC/EAS guidelines for primary prevention with statins in non-diabetic Europeans: the Copenhagen General Population Study. Eur Heart J. 2017;38:586-94.
7. Mancini JGB. Comparison Shopping: Guidelines for Statins for Primary Prevention of Cardiovascular Disease. Ann Intern Med. 2018;168:145-146.
Download slideVind dit artikel online op Ann Intern Med